Sei in menopausa e hai il fiato corto? Potrebbe essere Asma correlata alle fluttuazioni ormonali.
Jul 06, 2025
I cambiamenti ormonali della perimenopausa e menopausa possono influenzare la respirazione, anche se non hai mai sofferto d’asma prima. Scopri il legame tra ormoni e salute polmonare, e cosa puoi fare se hai fiato corto o sintomi respiratori nuovi.
Gli ormoni non influenzano solo l’umore o il ciclo mestruale; essi possono avere un impatto diretto anche sulla funzione polmonare, perfino se non hai mai avuto problemi di asma (o respiratori, in generale) in passato.
Durante la perimenopausa e la menopausa, le fluttuazioni ormonali di estrogeni e progesterone possono:
- indebolire il tono dei muscoli delle vie aeree aumentando la sensazione di restrizione toracica.
- favorire o innescare processi infiammatori
- renderti più sensibile a sostanze irritanti o allergeni.
Il risultato? Potresti avvertire un calo della capacità respiratoria, senso di costrizione al torace o fiato corto proprio nel momento in cui la tua vita è già segnata da altri cambiamenti.
In questo articolo esploreremo:
- come riconoscere per tempo questi campanelli d’allarme
- quali abitudini possono aggravare i sintomi
- quali fattori possono acuire la sensazione di “mancanza d'aria"
- cosa puoi fare (dal diario dei sintomi, alla discussione con il medico e all'adozione di strategie mirate)
per respirare facilmente.
Asma e ormoni: una relazione da non sottovalutare
In Italia l’asma interessa oltre 3 milioni di persone e, sorprendentemente, le donne adulte ne sono colpite con più frequenza rispetto agli uomini.
Questo dato non ha solamente un significato statistico: vuol dire che molte di noi, proprio mentre affrontano cambiamenti importanti come la perimenopausa, si trovano a fare i conti con respiro irregolare o improvvisi attacchi di tosse.
Hai mai notato in passato come, nei giorni che precedono il ciclo, l’aria sembri più “pesante” o come, in gravidanza, un semplice giro in bici possa diventare una piccola fatica?
Allo stesso modo, in perimenopausa e menopausa, le oscillazioni ormonali (in particolare il calo degli estrogeni) possono alterare la risposta infiammatoria delle vie aeree e renderle più 'ricettive', pronte a chiudersi o a irritarsi al primo stimolo:
- polvere
- profumi forti
- aria fredda.
Non è raro sentirsi più “sensibili”; un accenno di raffreddore, un cambiamento climatico o anche un momento di stress possono tradursi in:
- respiro affannato,
- senso di oppressione al petto
- o quel fastidioso “fischietto” che a volte accompagna l’espirazione.
Gli studi stimano che tra il 20% e il 40% delle donne con asma riportano un effettivo aggravamento dei sintomi nel periodo premestruale, tanto da parlare di “asma ormonale” in senso descrittivo.
Conoscere questo meccanismo è il primo passo per non farsi sorprendere: osservare i segnali del tuo corpo, annotare quando e come si manifestano, e comprendere che non si tratta di un “capriccio” ma di un’interazione reale tra ormoni e polmoni.
In questo modo potrai affrontare la perimenopausa con maggiore consapevolezza e, soprattutto, trovare insieme al tuo medico le strategie migliori per gestire o prevenire i sintomi.
Cosa succede durante la perimenopausa?
La perimenopausa è un vero e proprio “terreno di prova” per i polmoni, perché qui gli estrogeni e il progesterone iniziano a oscillare in modo irregolare: i picchi e i cali repentinamente alternati possono modificare il tono muscolare delle vie aeree, rendendo i bronchi più reattivi. In pratica, quello che prima passava inosservato – un colpo d’aria fresca, una serata un po’ troppo stressante – può trasformarsi in un episodio di fiato corto o in un senso di oppressione al petto.
Oltre alle fluttuazioni ormonali, entrano in gioco altri fattori tipici di questo periodo di transizione: lo stress e l’ansia, infatti, non sono solo aspetti emotivi, ma veri e propri trigger respiratori. Quando sei sotto pressione, il corpo rilascia cortisolo e adrenalina, che possono accentuare l’infiammazione bronchiale e stimolare una respirazione più rapida e superficiale. Allo stesso modo, un aumento di peso – comune in questa fase – può gravare sulla meccanica del respiro, aggiungendo un pesante “sovraccarico” al tuo diaframma.
È importante capire che queste manifestazioni non sono segnali di debolezza né un sintomo da ignorare: sono il modo in cui il tuo corpo ti comunica che qualcosa è cambiato. Tenere un diario quotidiano in cui annotare, anche solo con una parola chiave, come ti senti dal punto di vista respiratorio e quale evento ha preceduto il sintomo (una giornata particolarmente tesa, una cena abbondante, un cambio di stagione) ti aiuta a riconoscere i pattern e a capire quali sono i veri inneschi.
📔 Workbook:
Strumenti essenziali per splendere in Menopausa
Pronta a capire davvero come gli ormoni influenzano il tuo corpo?
Con questo Workbook trasformi ogni respiro in un dato prezioso e inizi a scoprire i pattern unici del tuo corpo.
Uno strumento semplice per:
1. riconoscere i segnali,
2. valutare l’impatto delle fluttuazioni ormonali
3. arrivare più consapevole ad ogni appuntamento medico.
🧐 Curioso paradosso: superata la soglia della menopausa, (in postmenopausa, cioé) quando gli ormoni si stabilizzano a livelli più bassi, il rischio di sviluppare asma ex novo diminuisce.
Le oscillazioni si fanno meno frequenti, e le vie aeree trovano un “ritmo” più prevedibile.
Tuttavia, se l’asma compare proprio dopo la menopausa, è spesso più ostinato da trattare rispetto ai casi già in atto, perché il sistema respiratorio non ha avuto modo di “abituarsi” alla malattia.
In sintesi, la perimenopausa è il periodo in cui le vie respiratorie possono mostrare una maggiore sensibilità: riconoscere precocemente questo cambiamento ormonale significa intervenire con il supporto giusto, dal confronto con il medico a una corretta gestione dello stress e del peso, prima che i sintomi diventino un ostacolo quotidiano.
Posso avvalermi della terapia ormonale sostitutiva (TOS) a questo punto?
La TOS è spesso vista come un’ancora di salvezza per chi soffre di vampate, insonnia o sbalzi d’umore, ma come influisce sul respiro?
📚 Il libro sulla TOS:
Tutto quello che devi sapere per scegliere con tranquillità
Ti interessa sapere di più sulla TOS? Facile! Ecco finalmente il libro che ti offre spiegazioni chiare, dall’inizio alla fine. Scoprirai in modo semplice tutto quello che ti serve, per scegliere con tranquillità.
- ✅ Cosa dice davvero la scienza oggi, senza allarmismi.
- ✅ Quali sono le VERE opzioni adatte a te.
- ✅ Come parlarne con la tua ginecologa sapendo perfettamente cosa chiedere.
Il quadro scientifico che deriva dagli studi in atto è molto sfaccettato:
- dipende dal tipo di ormoni,
- dalla via di somministrazione
- dalle caratteristiche individuali.
Un’arma a doppio taglio?
-
In alcune donne con asma già conclamato, l’avvio di un ciclo di estrogeni può innescare un aumento dei sintomi o delle crisi: la maggiore disponibilità di ormoni in circolo sembra talvolta alimentare l’infiammazione bronchiale.
-
Al contrario, altri studi suggeriscono che un uso moderato e prolungato (in particolare di estrogeni associati a progestinici) possa addirittura ridurre l’incidenza di nuovi episodi asmatici e alleggerire la frequenza degli attacchi in chi presenta un’asma grave.
Il ruolo della via di somministrazione
-
Orale: viene metabolizzata nel fegato e questo può modificare la produzione di proteine infiammatorie, a volte esacerbando i disturbi respiratori.
-
Transdermica (cerotti o gel): garantisce un rilascio più costante di ormoni, con minori picchi ematici, ed è spesso meglio tollerata dalle vie aeree.
Quanto incide il dosaggio?
-
Dosaggi troppo elevati possono far oscillare rapidamente i livelli ormonali, rischiando di “scompensare” la risposta immunitaria nei bronchi.
-
Un approccio “low and slow” (dose minima efficace + aumento graduale) favorisce invece, maggior stabilità con un approccio più delicato, riducendo gli sbalzi che possono tradursi in sintomi respiratori.
Pillola combinata e benefici extra
Chi assume la pillola contraccettiva combinata da almeno tre anni può riportare menori crisi d’asma grave, probabilmente grazie a un’azione più costante degli estrogeni e dei progestinici; tuttavia, si tratta di un vantaggio che va valutato caso per caso, tenendo conto di:
- età,
- fattori di rischio cardiovascolare
- obiettivi di salute complessivi.
Parlane con il tuo medico
Ad oggi l’asma non è una controindicazione assoluta alla TOS, ma non esiste una “formula unica”.
-
Valutate insieme le opzioni: orale vs transdermico, tipi di progestinico, dosaggi.
-
Monitora i sintomi: tieni pronto il tuo diario dei sintomi (Workbook) per annotare eventuali variazioni respiratorie nei giorni o settimane successive all’inizio della TOS.
-
Bilancia i benefici: oltre al respiro, considera anche la protezione ossea (fondamentale se assumi corticosteroidi per l’asma) e il miglioramento di vampate, umore e sonno.
Con un piano personalizzato, potrai sfruttare al meglio i vantaggi della TOS mantenendo sotto controllo eventuali effetti sull’asma e garantendo al tuo corpo un percorso di transizione più sereno.
Attenzione ai falsi “allarmi” respiratori
A volte, subito dopo l’avvio della TOS, potresti notare sintomi che ricordano un attacco d’asma (respiro più affannato, senso di pesantezza al petto o un leggero “sibilo”) ma che in realtà derivano da un’eccessiva liberazione di istamina, piuttosto che da un’infiammazione bronchiale vera e propria.
In questi casi, non si tratta di un malfunzionamento polmonare, bensì di una reazione immunitaria all’alterazione ormonale: il tuo corpo risponde come se ci fosse un’allergene in circolo, e questo può spaventarti se non lo riconosci in tempo.
Come distinguere un segnale d’asma da una risposta all’istamina?
-
Annota subito in che giorni compaiono i sintomi, se coincidono con l’inizio o il cambio di dosaggio della TOS.
-
Verifica se compaiono anche altri disturbi da istamina (mal di testa, pruriti, orticaria): in questo modo capirai che il problema non è polmonare, ma sistemico.
-
Confronta i punti del diario dei sintomi (Workbook) con la tua terapia: se i nuovi fastidi seguono uno schema preciso legato alla TOS, parlane con il medico per valutare un’altra via di somministrazione o un aggiustamento del dosaggio.
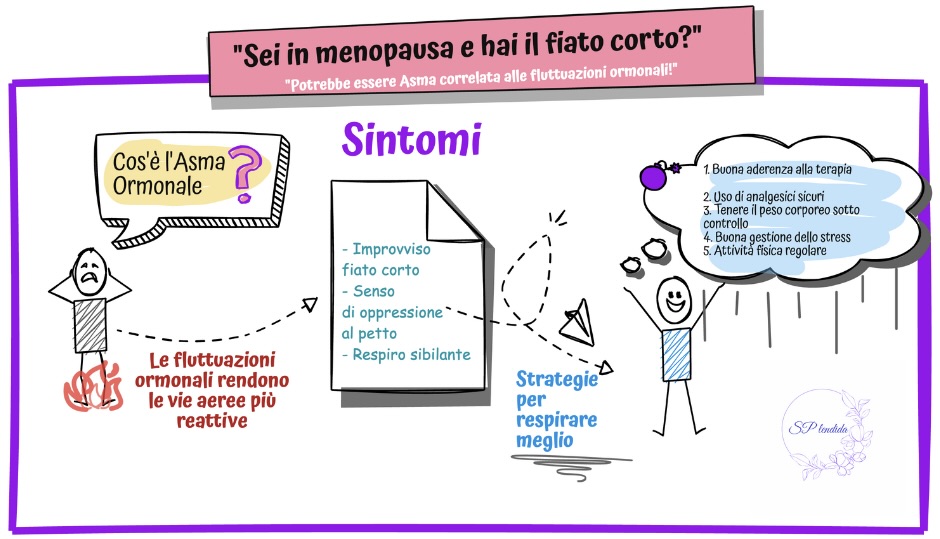
5 strategie per respirare meglio in perimenopausa e menopausa
-
Rispetta la tua terapia. Assumi regolarmente i farmaci per l’asma e fissa un check-up specialistico almeno una volta l’anno. Un’aderenza costante alla terapia riduce il rischio di crisi improvvise.
-
Scegli con cura i tuoi analgesici. Evita i FANS (ibuprofene, acido mefenamico, aspirina) se noti che scatenano o aggravano il respiro corto. Il paracetamolo è quasi sempre la scelta più sicura in caso di dolore o febbre.
-
Controlla il peso con dolcezza. Qualche chilo in eccesso può appesantire la meccanica del respiro. Prediligi piccoli cambiamenti sostenibili: passeggiate quotidiane, porzioni più bilanciate e snack ricchi di fibre.
-
Allena la calma per liberare il petto. Stress e ansia sono potentissimi trigger respiratori: dedica qualche minuto al giorno a esercizi di respirazione profonda, meditazione o semplici passeggiate nella natura per tenere a bada i livelli di cortisolo.
-
Muoviti con costanza. L’attività fisica regolare (dallo yoga al nuoto, dalla camminata veloce al pilates) rafforza il diaframma e migliora la capacità polmonare. Scegli ciò che ti piace di più, in modo da trasformarla in un'abitudine costante nel tempo.
Con queste strategie potrai affrontare la transizione con più leggerezza, trasformando ogni respiro in un gesto di cura verso te stessa.
Conclusioni
Affrontare l’asma in perimenopausa e menopausa può sembrare una sfida in più, ma conoscere i meccanismi in gioco è il primo passo per riprendere il controllo del tuo benessere.
Le fluttuazioni ormonali, lo stress, il peso e persino la scelta della TOS possono influire sul tuo respiro: riconoscere questi elementi ti permette di intervenire tempestivamente, prevenendo attacchi e rendendo la gestione quotidiana più serena.
Non sei sola in questo percorso: un diario dettagliato dei sintomi (come il Workbook) ti aiuta a mettere in fila le informazioni chiave e a condividerle in modo chiaro con il tuo medico, così da costruire insieme un piano di cura davvero personalizzato.
Ricorda che ogni respiro è un indicatore prezioso: annotalo, interpreta i segnali, e adatta le strategie che abbiamo visto (dalla gestione dello stress alla scelta degli analgesici, dalla corretta aderenza alla terapia inalatoria fino al movimento dolce ma costante).
La perimenopausa è un momento di cambiamenti e il tuo corpo ti parla attraverso piccoli segnali: ascoltali con attenzione, sii curiosa nel cercare soluzioni e abbraccia la transizione con la consapevolezza di chi sa prendersi cura di sé.
Infine, ricorda: il tuo respiro è una risorsa, la traccia tangibile di come ti senti. Coltiva la leggerezza di ogni inspirazione e la calma di ogni espirazione, trasformando ogni gesto (anche il più semplice) nell’atto più grande di amore verso te stessa.
Risorse ed Approfondimenti
- Graziottin A., Serafini A. (2016), ‘Perimenstrual asthma: from pathophysiology to treatment strategies’, Multidiscip Respir Med. Aug 1; 11:30. doi: 10.1186/s40248-016-0065-0.
- Brenner B.E. et al. (2005), ‘Relation between phase of the menstrual cycle and asthma presentations in the emergency department’, Thorax. 60 (10) pp.806-9. doi: 10.1136/thx.2004.033928.
- Bonds R.S., Midoro-Horiuti T. (2013), ‘Estrogen effects in allergy and asthma’, Curr Opin Allergy Clin Immunol. 13(1): 92-9. doi: 10.1097/ACI.0b013e32835a6dd6.
- Aravamudan B. et al. (2017), ‘Differential Expression of Estrogen Receptor Variants in Response to Inflammation Signals in Human Airway Smooth Muscle’, J Cell Physiol. 232(7): 1754-1760. doi: 10.1002/jcp.25674.
- Troisi R.J., Speizer F.E., Willett W.C., Trichopoulos D., Rosner B. (1995), ‘Menopause, postmenopausal estrogen preparations, and the risk of adult-onset asthma. A prospective cohort study’, Am J Respir Crit Care Med. 152(4 Pt 1): pp1183-8. doi: 10.1164/ajrccm.
- Bønnelykke, K. et al. (2015), ‘Postmenopausal hormone therapy and asthma-related hospital admission’, Journal of Allergy and Clinical Immunology. 135 (3), 813 – 816.e5
- Bright I. et al. (2021), ‘Hormone Replacement Therapy and Risk of Severe Asthma Exacerbation in Perimenopausal and Postmenopausal Women: 17-Year National Cohort Study’, The Journal of Allergy and Clinical Immunology: In Practice, Volume 9, Issue 7, doi.org/10.1016/j.jaip.2021.02.052.
- Shah S.A. et al. (2021), ‘Hormone replacement therapy and asthma onset in menopausal women: National cohort study’, J Allergy Clin Immunol. 147(5):1662-1670. doi: 10.1016/j.jaci.2020.11.024.
- Hepburn M.J. et al. (2001), ‘The effects of estrogen replacement therapy on airway function in postmenopausal, asthmatic women’, Arch Intern Med. 10-24;161(22):2717-20. doi: 10.1001/archinte.161.22.2717.
- Nwaru B.I., Tibble H., Shah S.A., et al. (2021), ‘Hormonal contraception and the risk of severe asthma exacerbation: 17-year population-based cohort study’, Thorax, 76:109-115.
- NICE: Menopause Diagnosis and Management


